Microbiomul intestinal
marți, martie 22, 2022Microbiomul intestinal este adesea denumit „organul uitat”, deoarece îndeplinește funcții importante în organism. Microbii intestinali procesează nutrienții, protejează împotriva agenților patogeni, influențează sistemul imunitar și pot influența organismul în multe feluri prin conexiuni cu creierul.
Flora intestinală ne determină sănătatea
Peste 100 de trilioane de bacterii intestinale trăiesc în intestinele noastre, performanța metabolică a bacteriilor noastre intestinale o depășește pe cea a ficatului și mai mult de 3/4 din sistemul nostru imunitar este localizat în intestin. Această abundență de bacterii intestinale joacă, de asemenea, un rol important în reglarea metabolismului nostru și determină cât de bine sau cât de prost sunt utilizate alimentele noastre.
O flora intestinala echilibrata, sanatoasa este formata in principal din bacterii benefice care au un efect pozitiv asupra organismului. Bacteriile nedorite care au un impact negativ asupra sănătății noastre sunt ținute sub control de bacteriile benefice.
Intestin - Microbiom - Analiză Plus
Cel mai cuprinzător profil intestinal și include atât analiza microbiologică moleculară a florei intestinale, cât și 13 parametri biochimici suplimentari:
- analiza microbiomului genetic molecular a florei intestinale cu cele mai importante tulpini bacteriene
- Determinarea Akkermansia municiphilia și a bacteriilor proinflamatorii
- Detectarea ciupercilor în intestin
- pH-ul în scaun
- Examinarea performanței digestive cu determinarea reziduurilor digestive, acizilor biliari și elastazei pancreatice din scaun (funcția pancreasului)
- Examinarea apărării mucoasei - imunoglobulina A secretorie și EPX (proteina X eozinofilă)
- Analiza markerului de inflamație calprotectina
- Determinarea acizilor grași cu lanț scurt - butirat, propionat și acetat
- Detectarea tulburărilor de permeabilitate (intestin permeabil - intestin permeabil) folosind zonulină
- Detectarea activității metabolice bacteriene - ß-glucuronidază
- Detectarea histaminei în scaun
- Sângerare și markeri tumorali hemoglobină și M2PK
Sarcinile microbiotei intestinale includ:
- Furnizare de vitamine (tiamina, riboflavina, piridoxina, B12, K)
- Sinteza aminoacizilor esentiali
- susține digestia
- stimularea motilității intestinale
- Detoxifierea substanțelor chimice și farmaceutice de mediu
- Transformarea steroizilor și acizilor biliari
Structura raportului de rezultate ale microbiomului
Pentru cei care preferă să citească instrucțiunile în scris, am adunat cum este structurat fișierul pdf și ce cunoștințe le puteți lua din fiecare capitol. Știm că 20 de pagini sunt multe, dar vă promitem: Merită citit!
Raportul dvs. de rezultate este împărțit în cinci capitole:
Fiecare dintre capitole conține sub-capitole suplimentare, care structurează cunoștințele despre analiza microbiomului dvs.
Aceasta este ceea ce spune analiza dvs. de microbiom
Evaluarea analizei microbiomului tău începe cu o serie de grafice care îți spun ție sau naturopatului tău dintr-o privire unde ești bine poziționat și unde există deficite. Veți vedea următoarele grafice:
Toate aceste grafice vă oferă deja o imagine de ansamblu asupra echilibrului sau disbiozei microbiomului dumneavoastră. Următoarele capitole vă vor dezvălui apoi ce înseamnă acest lucru și care locuitori intestinali sunt decisivi pentru aceasta.
bioindicatori
Dacă ați ținut deja o evaluare de laborator în mână, prezentarea bioindicatorilor vă va părea familiară. În acest capitol, toate valorile care au fost determinate ca parte a analizei microbiomului dvs. sunt afișate în formă tabelară. Sunt peste 100 în total.
Tabelul este structurat astfel încât să vedeți mai întâi numele valorii măsurate, apoi propria dvs. valoare ca număr și unitatea de măsură în care a fost determinată. Nu vi se dă o unitate de măsură pentru index și rapoarte, pentru aproape toate celelalte bacterii vi se oferă un procent. O bară colorată vă va arăta apoi dacă vă aflați în intervalul normal. La sfârșit, intervalul normal vă este afișat din nou ca număr.
Valorile tale sunt în
împărțit. În timp ce indicatorii, tulpinile și ciupercile vă oferă o imagine de ansamblu, bacteriile măsurate (tulpinile și subspeciile) sunt alocate unor funcții specifice în capitolul privind grupurile bacteriene, de ex. B. bacterii metanogene sau bacterii producătoare de acid butiric. Sub fiecare rubrică veți găsi bacteriile care sunt relevante pentru această funcție specifică. Este posibil ca o bacterie sa fie mentionata de mai multe ori pentru ca are diferite functii in intestinul tau. În capitolele despre tulpini și grupuri bacteriene, numărul total de valori este întotdeauna de 100%.
Riscuri pentru sănătate asociate microbiomului
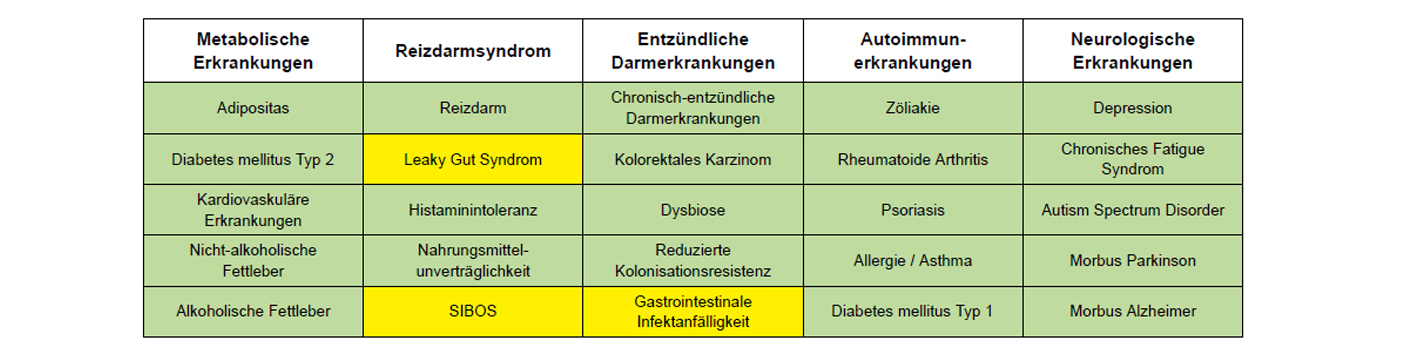
Riscurile pentru sănătate asociate microbiomului, precum și legate de microbiom, sunt în centrul analizei noastre microbiomului. Aici puteți afla mai multe despre riscurile individuale pentru sănătate și șansele pentru sănătate. Această parte este structurată individual pe baza analizei dvs. Un câmp verde înseamnă „fără risc”, un „risc” galben și un câmp roșu „risc crescut”.
După tabelul simplu de prezentare generală, veți primi o descriere detaliată a fiecărui factor de risc care vi se aplică. Dacă totul este în zona verde pentru tine, nu va mai exista nicio altă desemnare.
În coloana din dreapta poți vedea ce schimbări bacteriene provoacă acest risc pentru tine. Riscurile sunt în
împărțit. Dacă aveți alte riscuri, acestea vor fi denumite în secțiunea „Alte riscuri”.
Dar atenție!
Dacă echilibrul sănătos al microbiomului este perturbat și anumite tulpini de bacterii câștigă avantajul, acest lucru poate avea un impact asupra sănătății tale. Dar asta nu ar trebui să te sperie. Modificările microbiomului nu înseamnă că această boală trebuie să apară, dar cresc riscul de apariție. Este similar cu fumatul sau cu excesul de greutate, de exemplu. Ambii sunt factori de risc pentru bolile cardiovasculare, dar nu orice fumător sau persoană supraponderală va suferi în mod inevitabil un atac de cord sau hipertensiune arterială.
Folosește aceste cunoștințe pentru a-ți ajusta dieta și a restabili echilibrul microbiomului tău - înainte ca riscul să devină o boală și intestinul tău să sufere.

Cum se poate construi o floră intestinală sănătoasă?
Comunitatea bacteriană din intestin este cel mai complex ecosistem pe care îl cunoaștem. Se estimează că doar în jur de 10 la sută din compoziția microbiomului este determinată de factori genetici, restul te poți influența singur. Cât de bine sau de prost este configurat microbiomul tău depinde în mare parte de stilul tău de viață și de factorii de mediu la care ești expus. Dieta ta joacă un rol deosebit de important în acest sens, dar exercițiile fizice, stresul, medicamentele și alți factori joacă, de asemenea, un rol.
În acest capitol veți primi informații prețioase despre prebiotice, probiotice, fitochimice și, în general, o dietă prietenoasă cu intestinele. Folosiți aceste cunoștințe pentru a vă influența pozitiv sănătatea intestinală.
Escherichia coli aparține florei obligatorii a intestinului gros la om. E. Coli este capabil să formeze substanțe antimicrobiene și astfel contracarează germenii enteropatogeni. E. Coli joacă, de asemenea, un rol important în stimularea sistemului imunitar asociat intestinului. Detectarea redusă a E. Coli indică o slăbire a rezistenței la colonizare. Valorile crescute indică procese de putrefacție în organism. Metaboliții toxici pot pune o presiune corespunzătoare asupra organismului. Cauzele posibile pot include: scăderea imunității mucoasei intestinale, reducerea bifidobacteriilor, aprovizionarea excesivă cu proteine.
proteus
Alături de Escherichia coli și Klebsiella, Proteus este unul dintre cele mai comune genuri de bacterii din intestinul uman. Cu toate acestea, Proteus poate fi găsit și în multe alte medii și este adesea descoperit din ce în ce mai mult în spitale și case de bătrâni. Fiind un germen proteolitic deosebit de activ cu produsele săi metabolice, Proteus poate pune o presiune considerabilă asupra organismului.
Citrobacter
Citrobacter aparține familiei de bacterii Enterobacteriacea și face parte din flora intestinală normală. Citrobacter se găsește, de asemenea, în mod obișnuit în apă, sol și alimente. Se poate transmite de la om la om. Unele tulpini de Citrobacter aparțin potențialilor producători de enterotoxine – adesea fără manifestări clinice.
Klebsiella
Klebsiella aparține și Enterobacteriaceae. În cele mai multe cazuri, creșterea excesivă cu Klebsiella nu provoacă probleme. Cu toate acestea, există unele tulpini care produc o enterotoxină care poate provoca diaree. O dietă cu conținut scăzut de amidon poate fi de ajutor atunci când există un nivel ridicat de bacterii Klebsiella.
Alte Enterobacteriaceae
Detectarea crescută a Enterobacteriaceae indică deficiențe în rezistența la colonizare în intestin. Cauzele posibile pot include: malnutriție, tulburări digestive, antibiotice trecute. Un număr mare dintre aceste bacterii nu aparțin florei intestinale normale.
enterococi
Enterococii fac parte din flora obligatorie a intestinului subțire și gros. Producând acizi grași cu lanț scurt atunci când sunt procesați carbohidrații, acidificând mediul intestinal și producând substanțe bactericide, enterococii ajută la stabilizarea mediului intestinal și la contracararea germenilor de putrefacție. O detecție redusă a enterococilor indică un mediu intestinal perturbat și un risc crescut de colonizare a germenilor străini.
Pseudomonas
Germenii Pseudomonas pot fi găsiți în apă și sol, precum și pe fructe și legume. Apa îmbuteliată este o cauză frecventă a infecției cu Pseudomonas, dar nivelurile crescute se pot datora și terapiei cu antibiotice anterioare.
Bacteroides
În colon, Bacteroides reprezintă cea mai mare proporție din flora obligatorie. Ele transformă proteinele și formează acizi grași cu lanț scurt atunci când digeră carbohidrații nedigerabili. O detecție redusă a Bacteroides indică deficiențe ale florei intestinale și o rezistență redusă la colonizare.
bifidobacterii
Bifidobacteriile sunt bacterii anaerobe. Bifidobacteriile fac parte din flora intestinală obligatorie a intestinului gros și, într-o măsură mai mică, a intestinului subțire la om. Datorită prezenței lor cantitative în intestin, aceștia își asumă sarcini importante în contextul rezistenței la colonizare: Bifidobacteriile metabolizează doar carbohidrații, adică sunt zaharoliți puri. Când carbohidrații sunt descompuse, se formează acizi grași cu lanț scurt, care acidifică intestinele și contracarează germenii de putrefacție. Bifidobacteriile reduc formarea de gaz enteral. Prin formarea acizilor grași cu lanț scurt, aceștia acționează sinergic cu lactobacilii și enterococii. O detecție redusă a bifidobacteriilor indică procese de putrefacție și poate favoriza constipația.
lactobacili
Clostridii
Clostridiile aparțin florei intestinale rezidente a intestinului gros și nu au efecte pozitive asupra mediului intestinal. Ele formează gaz și, prin urmare, pot provoca flatulență. Detectarea crescută a clostridiilor indică procese de putrefacție în organism. Datorită activității lor metabolice puternice, clostridiile pot împovăra organismul cu produse metabolice toxice. Motivele pentru niveluri ridicate pot include: dieta dezechilibrata (multe proteine si grasimi), indigestie. Excepție: Clostridiile fără importanță clinică pot fi întâlnite mai frecvent la persoanele în vârstă din cauza capacității reduse de mestecat, a unei anumite leneviri intestinale și a unei diete modificate.
valoare PH
pH-ul scaunului ar trebui să fie între 6,2 și 6,8 dacă urmați o dietă mixtă. O valoare crescută sau scăzută a pH-ului în scaun indică tulburări în compoziția florei scaunului. De exemplu, dacă valoarea pH-ului este prea mare datorită unei diete bogate în proteine, pot predomina bacteriile putrefactive proteolitice, care cresc valoarea pH-ului prin metaboliți alcalini.
Candida albicans
Genul Candida este format din aproximativ 200 de specii diferite. Candida albicans este cea mai frecventă dintre ele. Majoritatea oamenilor au un anumit nivel de Candida în intestin. Sistemul imunitar, în special bacteriile intestinale, țin ciupercile în frâu și previne astfel o răspândire masivă. Numai printr-o combinație de diferiți factori poate apărea multiplicarea necontrolată, care poate duce apoi la diferite simptome precum epuizare, creștere în greutate, flatulență sau dureri articulare.
Candida spec .
Nivelurile crescute de Candida indică o lipsă a apărării imune a intestinului, dezechilibre ale florei intestinale sau o membrană mucoasă deteriorată. Candida produce deșeuri toxice, motiv pentru care unii oameni reacționează cu simptome severe chiar și la un mic exces.
Geotrichum candidum
Geotrichum candidum aparține familiei Endomyceteacea. Acest organism se găsește în sol și în produsele lactate, dar și în pielea umană și în mucoasele noastre. Simptomele infecției cu Geotrichum pot include diaree și gastroenterita („gripa stomacală”).
mucegaiuri
Infecția cu mucegai poate avea multe cauze diferite. Posibilii declanșatori sunt terapiile anterioare cu cortizol, stresul, diabetul, malnutriția sau utilizarea pilulelor contraceptive. Toți acești factori slăbesc sistemul imunitar, care atunci nu mai este capabil să se apere împotriva sporilor invadatori și împiedică înmulțirea ciupercilor în frâu. Antibioticele sunt, de asemenea, o cauză comună, deoarece ucid bacteriile bune din intestin și, astfel, fac loc și înmulțirii rapide a ciupercilor patogene. Sporii de mucegai intră în intestine cu alimente sau prin mucoasele. Din cauza lipsei de oxigen din intestine, în mod normal nu pot provoca micoze acolo.
Antigenul Helicobacter pylori
Detectarea antigenului Helicobacter pylori indică o infecție cu acest germen. Helicobacter scade nivelul de acid din stomac și, în același timp, dăunează mucoasei gastrice. De asemenea, este suspectat că provoacă ulcere în stomac și duoden.
Niveluri scăzute de elastază pancreatică 1 indică insuficiență pancreatică. Pe lângă insuficiența pancreatică manifestă, care se caracterizează printr-o scădere masivă a enzimelor pancreatice, se observă tot mai mult insuficiența pancreatică latentă, care nu este încă asociată cu pierderea performanței endocrine și exocrine. Insuficiența pancreatică este adesea precedată de inflamația pancreatică latentă.
alfa-1 antitripsină
(Intestin permeabil)
Alfa-1-antitripsina este o proteină de fază acută și este sintetizată în ficat și în celulele intestinale. În inflamație, limitează deteriorarea țesutului sănătos. Deoarece alfa-1-antitripsina nu este descompusă sau resorbită semnificativ, alfa-1-antitripsina poate fi detectată în cantități crescute în inflamație cu permeabilitate crescută a mucoasei intestinale.
SIgA
IgA secretorie este un parametru atât pentru starea sistemului imunitar asociat intestinului (GALT), cât și pentru permeabilitatea mucoasei intestinale (mucoasa intestinală), adică este responsabil în comun de un transport controlat al substanțelor prin mucoasă. Valorile reduse ale sIgA indică o activitate redusă a sistemului imunitar asociat mucoasei și pot fi asociate cu o permeabilitate crescută. O creștere a IgA secretoare indică o activitate imunologică crescută a mucoasei intestinale. Cauzele posibile includ: procese inflamatorii locale, procese alergice la nivelul mucoasei intestinale, inflamații cronice în zona intestinală, tulburări ale sistemului imunitar.
















0 comentarii
Comentati va rog!